IMRTとSBRTの違いとは?専門医がわかりやすく比較【どっちを選ぶべき?】

IMRTとSBRTって、
結局どっちがいいんですか?

実はどちらが上ではなく、
あなたに合うかどうかで決まります

それって自分でも判断できますか?

この記事を読めば、
その判断の軸がしっかりわかりますよ
IMRTとSBRTの違いがよくわからない
自分にはどちらが向いているのか知りたい
このように悩む方は少なくありません。
IMRTとSBRTはいずれも高精度な放射線治療ですが、
治療回数・副作用・適応は大きく異なります。
この記事では、放射線治療専門医の立場から、
- それぞれの違い
- どんな人に向いているか
- 結局どちらを選ぶべきか
まで踏み込んで解説します。
まずは結論から見ていきましょう。
IMRTとSBRTの違いを一言で解説
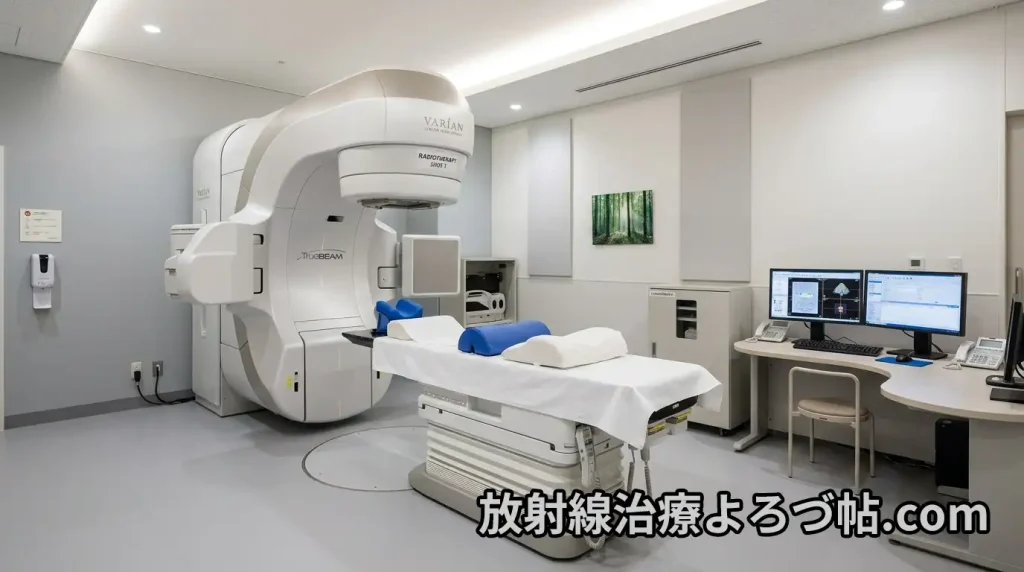
IMRTは「広い範囲を安全に照射する治療」
IMRT(強度変調放射線治療)は、
がんとその周囲のリスク領域まで含めて、広く・丁寧に照射する治療です。
- 正常組織への線量を抑えながら
- 複数方向から少しずつ照射することで
- 安全性を重視した設計
が特徴です。
特に、
- 前立腺がん
- 頭頸部がん
- 骨盤内腫瘍
など、比較的広い範囲をカバーする必要があるがんに適しています。
→IMRTとは、で詳しく解説しています。
SBRTは「ピンポイントで短期間に照射する治療」
SBRT(定位放射線治療)は、
小さな病変に対して、高線量を短期間で集中照射する治療です。
- 1回あたりの線量が高い
- 照射範囲は最小限
- 数回で治療完了
という特徴があります。
主に、
- 早期肺がん
- 転移性腫瘍(オリゴ転移)
- 肝腫瘍
など、局所に限局した病変に適しています。
→SBRTとは、で詳しく解説しています。
👉 まとめると
- IMRT:広く安全にカバーする治療
- SBRT:狙い撃ちで短期決戦の治療
この違いをまず押さえておくと、全体像が理解しやすくなります。

つまり、IMRTは広く、SBRTはピンポイントってことですか?

その通りです。まずはそのイメージを持つだけで十分です
IMRTとSBRTの比較一覧
IMRTとSBRTの違いまとめ(回数・副作用・適応)
| 項目 | IMRT | SBRT |
|---|---|---|
| 治療回数 | 20〜30回程度 | 1〜5回 |
| 治療期間 | 約4〜6週間 | 約1〜2週間 |
| 照射範囲 | 比較的広い | 非常に限局的 |
| 副作用 | 比較的マイルド(分散される) | 局所に強く出る可能性 |
| 適応疾患 | 前立腺がん、頭頸部がんなど | 早期肺がん、転移など |
| 通院負担 | 多い | 少ない |

回数が全然違いますね…通院が大変そうです

そうですね。
治療効果だけでなく生活への影響も重要な判断ポイントです。
ここが重要
- 「安全性を取るならIMRT」
- 「短期間で終えたいならSBRT」
という大きな判断軸になります。
なお、放射線治療の全体像については、
→「放射線治療の種類|IMRT・SBRT・粒子線治療を専門医が解説」
で体系的に整理しています。まず全体像を知りたい方はこちらも参考にしてください。
治療回数の違い

IMRTは分割照射(20〜30回が一般的)
IMRTでは、1回あたりの線量を抑え、回数を分けて照射する「分割照射」が基本です。
- 1日1回(平日のみ)
- 約4〜6週間
- 合計20〜30回
というスケジュールが一般的です。
この方法のメリットは、
- 正常組織の回復時間を確保できる
- 副作用を分散できる
という点にあります。
国際的にも、
ASTRO や
NCCN
のガイドラインにおいて、標準的な放射線治療として広く採用されています。
SBRTは少数回照射(1〜5回程度)
SBRTでは、1回あたりの線量を高く設定し、回数を極端に減らす治療を行います。
- 1〜5回程度
- 1〜2週間以内に終了
という短期間治療が可能です。
これは、
- 高精度な位置合わせ(画像誘導)
- 呼吸管理や体動制御
などの技術によって実現されています。
特に早期肺がんでは、
手術と同等の局所制御率が報告されており、
高齢者や手術困難例における標準治療の一つとなっています。
通院負担・生活への影響の違い
この2つの治療の違いは、生活への影響にも直結します。
IMRTの場合:
- 毎日通院が必要
- 仕事や家庭との両立が課題
- 長期スケジュール管理が必要
SBRTの場合:
- 通院回数が少ない
- 短期間で終了
- 遠方患者にも適応しやすい
一方でSBRTは、
- 高線量ゆえの局所副作用リスク
- 適応が限られる
という点には注意が必要です。

仕事しながらだとSBRTの方が良さそうに見えます

その考え方はとても大事です。
実際に通院できるかも治療選択の一部です。
副作用の違い
IMRTの副作用(広範囲照射による影響)
IMRTは比較的広い範囲に低〜中線量を分散して照射するため、
副作用は「広く・マイルドに出る」傾向があります。
代表的には:
- 皮膚炎(照射部位の赤み・かゆみ)
- 倦怠感
- 粘膜炎(口腔・直腸・膀胱など)
- 軽度の臓器機能低下
一方で、線量が分散されるため、
- 重篤な急性障害は比較的少ない
- 安全性の高い治療設計が可能
という特徴があります。
SBRTの副作用(高線量照射による局所影響)
SBRTは非常に限局した範囲に高線量を集中させる治療です。
そのため副作用は、
- 「狭い範囲に強く出る」
という特徴があります。
例:
- 肺:放射線肺炎(局所的だが重症化する場合あり)
- 肝臓:肝機能障害
- 脊椎:神経障害(まれだが重要)
特に重要なのは、
👉 正常臓器との距離が近いとリスクが一気に上がる
という点です。
副作用の出方の違い(急性期・晩期)
副作用は「いつ出るか」でも大きく異なります。
IMRT
- 急性期:比較的軽度(徐々に出現)
- 晩期:線量蓄積により一定のリスクあり
SBRT
- 急性期:軽いことも多い
- 晩期:局所に強い障害が出る可能性(数か月〜数年後)
👉 ここが重要です
- IMRT:広く・穏やか・長期的に注意
- SBRT:局所に強く・遅れて出る可能性あり

副作用は少ない方がいいんですが、
SBRTの方が強いんですか?

強い弱いではなく、出方が違うと理解するのが正確です

なるほど、広く出るか、局所に出るかの違いなんですね
副作用の詳細(症状・期間・対処法)については、
→副作用まとめ記事で部位別・症状別に詳しく解説しています。
- 放射線皮膚炎
- 放射線肺炎
- 倦怠感
- 晩期障害
など、症状ごとに具体的な対処法を知りたい方は、あわせてご覧ください。
適応(どんな人に向いているか)
SBRTが向いているケース
SBRTは「ピンポイント治療」が活きる症例に適しています。
具体的には:
- 早期がん(例:早期肺がん)
- 転移が少ない(オリゴ転移)
- 手術が難しい(高齢・合併症あり)
特に近年は、オリゴ転移に対して
根治を目指す局所治療として注目されています。
「短期間で治療を終えたい」というニーズとも相性が良いです
IMRTが向いているケース
IMRTは「広い範囲を安全にカバーする必要がある症例」に適しています。
- 腫瘍が広がっている
- リンパ節照射が必要
- 根治照射として標準治療が確立している
例:
- 前立腺がん
- 頭頸部がん
- 子宮頸がん
これらは、
NCCN
や
ASTRO
のガイドラインでも、IMRTが標準的に推奨されています。
適応を決める重要なポイント(部位・進行度)
最終的にどちらを選ぶかは、以下で決まります。
- 腫瘍の大きさ
- 病変の数
- 臓器との距離
- リンパ節転移の有無
- 全身状態(年齢・合併症)
👉 重要な結論
- 「小さく限局」→ SBRT
- 「広がりあり」→ IMRT
ただし実臨床では、
- IMRT+SBRT併用
- 線量分割の個別調整
など、単純な二択ではないケースも多いです。

自分がどっちに当てはまるか、
少し見えてきました

いいですね。
その気づきが治療選択ではとても重要です
患者さんの視点では「どちらを選ぶか」と感じるかもしれませんが、
実際の医療現場では、
- 腫瘍の状態
- 位置
- 全身状態
によって、ある程度治療方針は決まっています。
そのうえで、
患者さんの生活や価値観を踏まえて最終調整する
というのが実際の流れです。
放射線治療の全体戦略については、
→「放射線治療の種類|IMRT・SBRT・粒子線治療を専門医が解説」
で体系的に整理しています。治療全体の位置づけを知りたい方は先に読むのがおすすめです。
治療効果の違い
局所制御率の違い
局所制御率(がんがその場所で抑えられる割合)は、
適応が合っていれば両者とも高いのが前提です。
- SBRT:小病変では非常に高い制御率(特に肺)
- IMRT:広範囲でも安定した制御率
つまり、
「どちらが優れているか」ではなく「適応が合っているか」が重要
です。
エビデンスの違い(標準治療 vs 限定的適応)
IMRT
- 多くのがん種で標準治療
- ランダム化比較試験や長期データが豊富
SBRT
- 特定の領域では強いエビデンス(例:早期肺がん)
- それ以外は比較的新しい領域
代表的には、早期非小細胞肺がんに対するSBRTは、
手術と比較されるレベルのエビデンスが蓄積しています。
長期成績の考え方
治療選択では「長期的な安全性」も重要です。
- IMRT:長期データが豊富(10年以上)
- SBRT:比較的短〜中期データ中心
そのため、
若年者・長期生存が期待される場合は慎重な判断が必要
になります。

結局、どっちの方が効くんですか?

適応が合っていれば、
どちらも高い効果が期待できます
このセクションのまとめ
- 副作用
IMRT:広く軽め / SBRT:局所に強く - 適応
SBRT:小さく限局 / IMRT:広がりあり - 治療効果
「どちらが優れているか」ではなく適応がすべて
実際はどう選ばれるのか(臨床的判断)

ガイドラインでの位置づけ
IMRTとSBRTは、単純な優劣ではなく適応によって使い分ける治療として位置づけられています。
- IMRT:多くのがん種で標準治療
- SBRT:限局病変に対する高精度治療(特定領域で標準)
特に、
- 前立腺がん・頭頸部がん → IMRTが基本
- 早期肺がん → SBRTが標準選択肢の一つ
といったように、がん種ごとに推奨が明確に分かれています。
これらは
NCCN
ASTRO
などの国際ガイドラインでも一貫した考え方です。
医師が判断する3つのポイント
実臨床では、以下の3点でほぼ決まります。
① 腫瘍の大きさ・数
- 小さい・単発 → SBRTが有力
- 大きい・複数 → IMRTが基本
特に「オリゴ転移(転移が少数)」では、SBRTの適応が広がっています。
② 位置(臓器・リスク臓器)
これは非常に重要です。
- 重要臓器(腸・脊髄・気管など)に近い → IMRT
- 安全マージンが確保できる → SBRT
👉 SBRTは高線量のため、距離が取れるかどうかが分水嶺です。
③ 患者の全身状態
- 若年・長期予後 → 安全性重視(IMRT寄り)
- 高齢・合併症あり → 負担軽減(SBRT寄り)
また、
- 通院可能か
- 社会生活との両立
といった現実的要素も重要です。
患者説明ではこう伝えている(専門医コメント)

先生なら、どっちを選びますか?

条件が揃えばSBRTを選ぶことが多いですが、
全員に当てはまるわけではありません

やっぱりケースバイケースなんですね
ここが最も重要なポイントです。
臨床現場では、単に「どちらが良いか」ではなく、
“何を優先するか”を明確にすることが意思決定の軸になります。
専門医としての実際のスタンス
私自身の臨床では、
- 病変が局所に限局している
- 近傍に重要臓器がなく、安全に高線量を投与できる
といった条件が揃う場合には、
できるだけSBRTを選択することが多いです。
理由は明確で、
- 短期間で治療が完了する
- 局所制御率が非常に高い
- 患者負担(通院・生活影響)が小さい
というメリットがあるためです。
特に、
- 高齢者
- 手術困難例
- 遠方からの通院患者
では、その価値は非常に大きいと感じています。
一方で、
- 病変が広がっている
- リンパ節照射が必要
- 正常臓器との距離が近い
といった場合には、
IMRTを選択する方が安全で合理的です。
また、副作用の観点から、
- 高齢で臓器予備能が低い
- 晩期障害をできるだけ避けたい
といったケースでは、
あえて線量を分散できるIMRTを選ぶことも少なくありません。
👉 重要な考え方
- SBRT:攻めの治療(条件が合えば非常に強い)
- IMRT:守りの治療(安全性と汎用性が高い)
この「攻めと守りのバランス」をどう取るかが、
実際の治療選択の本質です。
実際には、治療法は完全に自由に選べるわけではなく、
医学的に適した選択肢がある程度絞られたうえで説明されることがほとんどです。
まとめ|結局どっち?迷ったときの結論
SBRTを選ぶケース(短期・ピンポイント)
- 腫瘍が小さく限局している
- 転移が少ない(オリゴ転移)
- 重要臓器から距離がある
- 短期間で治療を終えたい
「条件が合えば第一選択になり得る」治療
IMRTを選ぶケース(広範囲・標準治療)
- 腫瘍が広がっている
- リンパ節照射が必要
- 標準治療として確立しているがん種
- 安全性を重視したい
「迷ったらこちら」になりやすい安定した選択肢
最終的には個別判断が重要
ここまで読んでいただいた通り、
IMRTとSBRTは
- 優劣ではなく
- 適応と目的で決まる治療
です。
最も大切な結論
- 小さく限局 → SBRT
- 広がりあり → IMRT
- 迷うケース → 専門医と相談して最適化
最終的には「選ぶ」というよりも、
「最適な治療を理解して納得する」ことが重要です。

なんとなくですが、
自分に合いそうな方が見えてきました

それが一番大切です
あとは主治医とすり合わせていきましょう
放射線治療の全体像や、他の治療法との違いについては、
「放射線治療の種類|IMRT・SBRT・粒子線治療を専門医が解説」
で体系的に整理しています。
最後に(読者へのメッセージ)
放射線治療は「どれが一番良いか」ではなく、
あなたの病状に最も合ったものを選ぶ医療です。
この記事が、
- 不安の整理
- 医師との相談の準備
につながれば幸いです。
FAQ(よくある質問)
IMRTとSBRTの一番の違いは何ですか?
IMRTは広い範囲を複数回に分けて安全に照射する治療で、SBRTは小さな病変に対して高線量を短期間で集中照射する治療です。治療回数・副作用・適応が大きく異なります。
IMRTとSBRTはどちらの方が効果が高いですか?
優劣はなく、適応によって使い分けられます。小さく限局した腫瘍ではSBRTが高い局所制御率を示し、広がりのある腫瘍ではIMRTが安定した治療効果を発揮します。
SBRTはIMRTよりも副作用が強いですか?
一概には言えませんが、SBRTは高線量を集中するため局所的に強い副作用が出る可能性があります。一方でIMRTは広く分散して照射するため、比較的マイルドに副作用が出る傾向があります。
SBRTは何回で終わりますか?
一般的には1〜5回程度で終了します。多くの場合、1〜2週間以内に治療が完了します。
IMRTはどれくらい通院が必要ですか?
通常は1日1回、週5回の通院で、合計20〜30回(約4〜6週間)かかることが一般的です。
高齢者にはIMRTとSBRTどちらが向いていますか?
状況によりますが、通院負担が少ないSBRTは高齢者に適している場合があります。一方で、副作用リスクや臓器の状態によってはIMRTが選ばれることもあります。
SBRTはすべてのがんに使えますか?
いいえ。SBRTは小さく限局した病変に適した治療であり、腫瘍が大きい場合やリンパ節転移がある場合には適応外となることがあります。
IMRTとSBRTは併用することがありますか?
はい、あります。例えば広い範囲にIMRTを行い、特定の病変に対してSBRTで追加照射を行うなど、症例に応じて組み合わせることがあります。
治療の選択はどのように決まりますか?
腫瘍の大きさ・数・位置、重要臓器との距離、患者さんの全身状態などを総合的に評価し、医師が最適な治療法を提案します。
IMRTとSBRTで迷った場合はどうすればよいですか?
最も重要なのは適応に合っているかどうかです。小さく限局した病変ならSBRT、広がりがある場合はIMRTが基本となりますが、最終的には専門医と相談して個別に判断することが重要です。
放射線治療の総合ガイド
あなたの状況に合わせて詳しく解説しています。
この記事の執筆者
放射線治療専門医
放射線腫瘍学を専門とし、がんの放射線治療に従事。
患者さんやご家族に向けて、放射線治療の情報を分かりやすく発信しています。




















ディスカッション
コメント一覧
まだ、コメントがありません